L’artrite reumatoide è una malattia infiammatoria cronica che colpisce prevalentemente le articolazioni diartrodiali, ma nella sua evoluzione può diventare una patologia sistemica . In Italia la malattia colpisce circa lo 0,5 % della popolazione per cui ci sono circa 300.000 persone affette con un numero di donne doppio rispetto a quello degli uomini.
Negli ultimi anni l’approccio terapeutico nei confronti di una malattia così evolutiva si è incentrato maggiormente su:
– stretto monitoraggio clinico (tight control) e treat to target
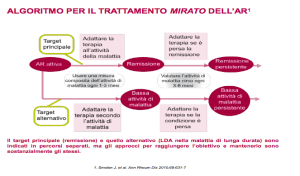
Il tight control può essere definito come una strategia di trattamento ritagliata sull’attività di malattia del singolo paziente. Controllare frequentemente il paziente, per effettuare gli opportuni aggiustamenti terapeutici al fine di ottenere il controllo della attività di malattia. L’obiettivo è una low disease activity o, preferibilmente, la remissione in un ragionevole intervallo di tempo.
È ormai condiviso che stabilire la remissione come obiettivo di trattamento è cruciale per prevenire la progressione del danno articolare.
Il trattamento mirato attraverso la misurazione dell’attività di malattia e il conseguente aggiustamento di terapia ottimizza gli outcome in AR. Fino a che l’obiettivo di trattamento desiderato non è raggiunto, la terapia farmacologica dovrebbe essere aggiustata almeno ogni 3 mesi.
La misurazione dell’attività di malattia deve essere effettuata e documentata regolarmente, ogni mese per i pazienti con attività di malattia moderata-elevata o meno frequentemente (ogni 3-6 mesi, per esempio) per i pazienti con bassa attività di malattia o in remissione.
L’obiettivo del trattamento dovrebbe essere mantenuto per tutto il corso della malattia. Ogni incremento dell’attività di malattia potrebbe riattivare il processo distruttivo. Solo la remissione sostenuta nel tempo porta all’arresto del danno radiografico.
Bisogna essere il più possibile obiettivi nel giudicare l’ attività di malattia utilizzando una misurazione clinimetrica oggettiva come il DAS28 , il CDAI ( Clinical Disease Activity Index) o lo SDAI (Simplified Disease Activity Index) che ci permetta di realizzare il target primario del trattamento dell’AR che dovrebbe essere il raggiungimento della remissione clinica.
La remissione clinica è definita come l’assenza di segni e sintomi di un’attività infiammatoria di malattia significativa. Anche una remissione clinica persistente non protegge completamente dalla progressione del danno radiologico. Il concetto di remissione oggi non può prescindere dall’includere anche la definizione di remissione radiologica, un obiettivo cruciale considerando l’impatto sulla funzionalità e la qualità di vita del paziente. Nel processo decisionale clinico, anche le alterazioni strutturali e la compromissione funzionale dovrebbero essere considerate in aggiunta alle misure composite di attività di malattia.
L’utilizzo di criteri di remissione clinica più stringenti non è sufficiente per escludere la presenza di malattia ancora attiva.
La valutazione clinica non è in grado di rilevare livelli di infiammazione bassi ma clinicamente importanti, che invece vengono dimostrati oggettivamente dalle tecniche di imaging più sensibili (ecografia e risonanza magnetica).
In reumatologia, la definizione di remissione vera dovrebbe basarsi non soltanto sull’esame clinico, ma anche sulla conferma di assenza di infiammazione sub-clinica attraverso l’imaging.
Difatti anche i pazienti con AR in remissione clinica da 1 anno vanno incontro a progressione del danno radiografico. Il 73,3% evidenzia una sinovite sub-clinica rilevabile ecograficamente, il 96,2% rilevabile alla risonanza magnetica
Chiarito l’obiettivo della remissione, in base alle evidenze disponibili, l’attività minima di malattia può essere un obiettivo terapeutico alternativo particolarmente nella malattia di lunga durata.
La LDA ( low disease activity) è perseguibile soltanto nei pazienti con AR di lunga durata che possono risultare refrattari alle terapie. Nell’AR precoce, la LDA dovrebbe essere soltanto uno step intermedio per il raggiungimento della remissione.
Negli ultimi anni sono stati compiuti notevoli passi avanti nella comprensione della patogenesi, nella precocità diagnostica, nell’individuazione di fattori predittivi di risposta e, in generale, nella complessa gestione dei pazienti con AR. Questo ha reso possibile per un numero sempre maggiore di pazienti, il raggiungimento dell’obiettivo remissione, fino a pochi anni fa considerato quasi una chimera. Rimane tuttavia molto da fare, soprattutto considerando quella percentuale di pazienti che nonostante le nuove strategie terapeutiche non risponde in maniera adeguata e/o duratura. Infine, lavori su un’ampia casistica, condotti con criteri clinici univoci e con l’utilizzo delle nuove tecniche di imaging, sono indispensabili per definire quali siano le migliori strategie terapeutiche per mantenere una remissione completa e sostenuta.
Romualdo Russo
Responsabile UOS di Reumatologia
AORN CARDARELLI, Napoli